Нема мерки кои гарантирано ќе ве заштитат од сепса, но секоја инфекција треба да биде сериозно сфатена и третирана. Најважно за ефикасно лекување на инфективните заболувања е да се докаже бактериска инфекција и да се даде антибиотик според испитана чувствителност на причинителот. Во спротивно, даден антибиотик без докажан причинител може да ги уништи бактериите кои се наша нормална флора и со тоа да ја намали одбранбената способност на организмот, вели за Плусинфо д-р Катерина Игневска, микробиолог во Клиничката болница „Жан Митрев Клиник“ во Скопје.
Таа, заедно со колегите, секојдневно се бори со бактериите, вирусите и другите микроорганизми, кои ги открива во микробиолошката лабораторија во оваа болница, во која успешно се лекува и сепса, едно од најтешките заболувања.

Кога ќе се спомне сепса, тоа обично асоцира на смртен исход кај 15 до дури 50 отсто од пациентите, според статистиката, коишто имале несреќа да се заразат со оваа инфекција, најчесто во болнички услови. Кои сè причинители може да ја предизвикаат?
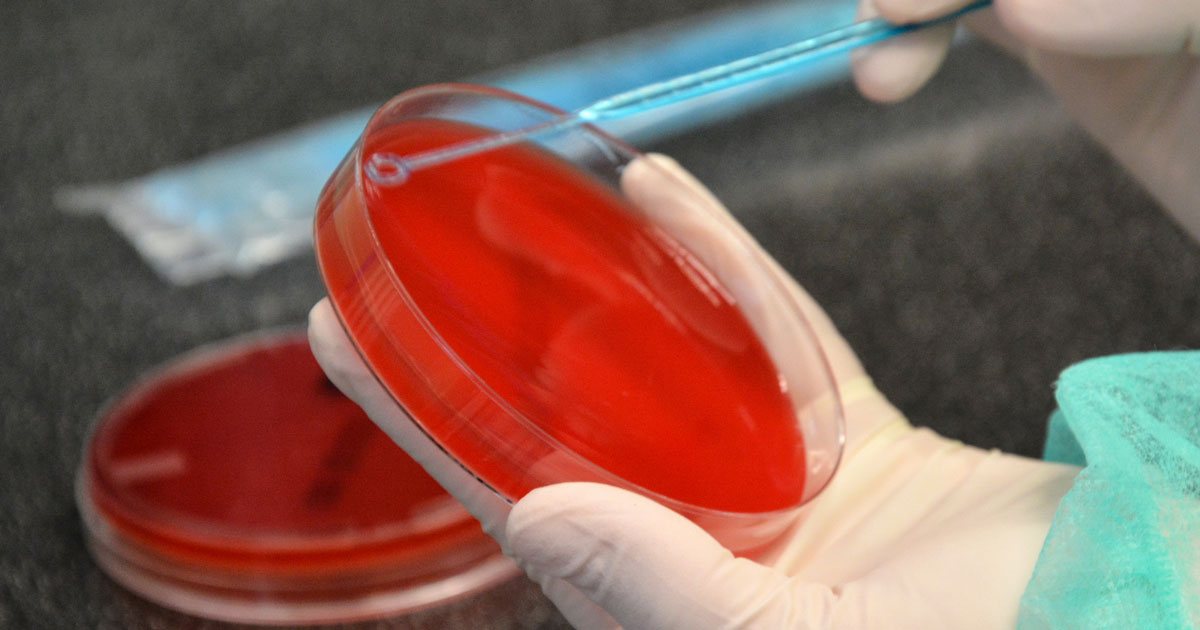
– Сепса означува присуство на микроорганизми во крв, нивно размножување и продукција на ензими и токсини, вклучувајќи го и одговорот на домаќинот на новонастанатата состојба, како и сите клинички и лабораториски параметри за постоење на инфекција. Сепсата е животозагрозувачка состојба, која доколку не се препознае навреме и веднаш не се започне со соодветен третман, може да прогредира во септичен шок, затајување на повеќе органи и смртен исход. Бидејќи крвта претставува стерилно подрачје, причинител на сепса може да биде секој микроорганизам кој ќе навлезе во крвната циркулација. Тоа значи дека етиолошки причинители може да бидат не само бактерии, туку и фунги, вируси и слично.
При кои заболувања и хируршки процедури сепса најчесто може да се добие? Дали некој може да оперира колено, на пример, а да се зарази со сепса?
– Ризик за добивање сепса постои кај секој пациент, како во болнички, така и во вонболнички услови, а е зависно од способноста на домаќинот да го локализира инфективниот процес. Многу чест пример за вонболнички настаната сепса е – уросепсата, по нелекувана или несоодветно лекувана уринарна инфекција. За понатамошно настанување на сепса одговорни се повеќе фактори, меѓу кои: возраста на пациентот, причината и должината на хоспитализацијата, изворот на инфекцијата (каде првично настанала, а потоа се шири во крвната циркулација), температурниот одговор и слично.
Нема заболувања кои носат помал или поголем ризик за настанување на сепса, секоја инфекција може да прогредира, но сепак има категории кои се со поголем ризик: возрасни пациенти, бремени жени, бебиња, луѓе со ХИВ/СИДА, хоспитализирани и пациенти со црнодробна цироза, болни од рак и од некои автоимуни заболувања и слично.
Кои се шансите болниот да се извлече од оваа тешка состојба без вакво соодветно лекување?
– Круцијално за прогнозата кај пациентите со сепса е брзото препознавање, поставување на дијагнозата и започнување со соодветен третман. Тоа значи примарно добра клиничка проценка во корелација со специфични лабораториски испитувања (ниво на прокалцитонин како специфичен биомаркер) и етиолошка потврда на причинителот со микробиолошко испитување. Сепсата е состојба асоцирана со висока смртност. Ненавремено препознаена септична состојба и ненавремено адекватно лекувана (се разбира, во болнички услови) секако ќе резултира со смртен исход.
Дали лекувате само пациенти кај кои оваа смртоносна инфекција се открива во оваа болница или можеби примате и болни од сепса од други болници во земјата?
– Сите пациенти кои имаат потреба од нашите услуги се прифатени и третирани, независно од каде доаѓаат.
Колку навремената и точна дијагноза е важна за успешното излекување на оваа инфекција?
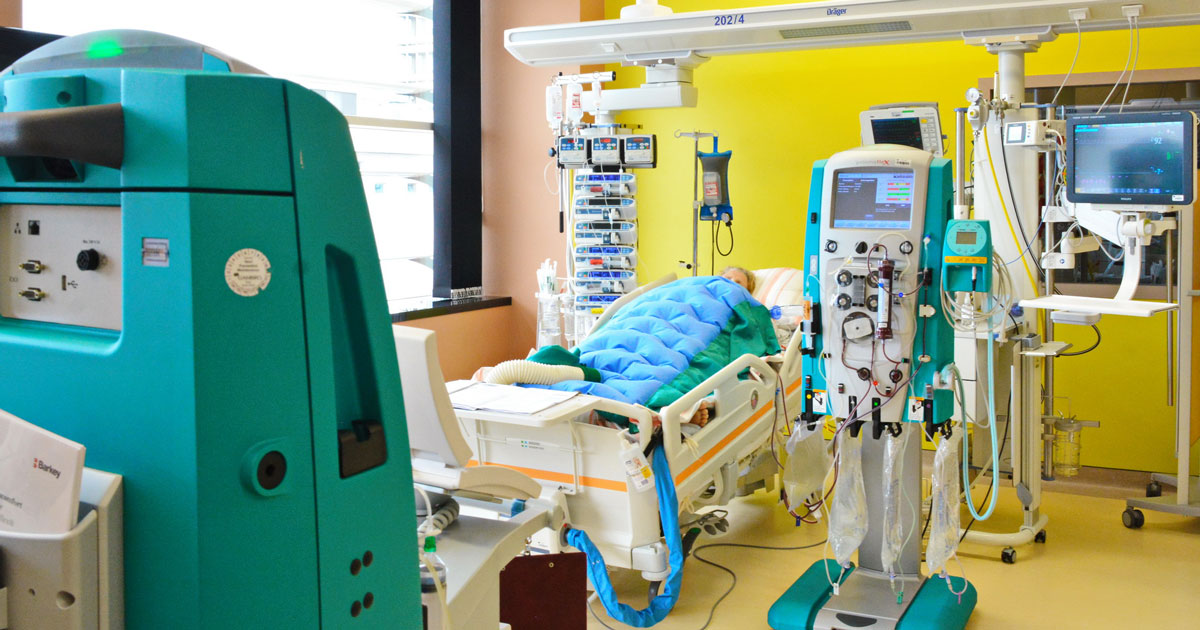
– Третманот на сепса во „Жан Митрев Клиник“ подразбира мултидисциплинарен пристап. Врз основа на анамнестичките податоци и направените испитувања, се прави проценка за можно место на пробив на микроорганизмите. Се вклучува и парентерална антибиотска терапија и многу е важно таа да е соодветно дозирана, според претпоставен причинител и чувствителност на истиот. Секако, кај овие пациенти во неколку наврати се земаат хемокултури (крв), како единствен начин да се докаже причинителот. Тоа значи примероци крв за микробиолошко испитување, во кои растот на микроорганизмите во лабораторијата на „Жан Митрев Клиник“ се мониторира во комплетно автоматизиран систем. Детекцијата на микроорганизми кај состојба на сепса е брза и тоа значи продолжување со започнатата или промена на антибиотската терапија, доколку има потреба.
Што во случаи кога кај некој пациент ќе се појави отпорност на антибиотици?
– Проблемот во третманот на бактериските инфекции е појавата на антибиотската резистенција, но во „Жан Митрев Клиник“ секогаш се достапни новите генерации на антибиотици со широк спектар на дејство и се користат секогаш кога се потребни. Освен антибиотската терапија, не помалку важна е надополнување на течности и вазопресорната терапија за да се одржи и подобри ткивната перфузија. Нешто што ја разликува интензивната нега на овие пациенти во „Жан Митрев Клиник“ е вклучувањето на вено-венозна хемофилтрација со што се постигнува филтрирање и прочистување на крвта од токсини и медијатори на воспаленија. Исто така, се вклучува и парентерална антибиотска терапија.
Дали тоа што работите според JCI стандарди, ве обврзува да обезбедите услови за лекување сепса?
– Третманот на сепса во „Жан Митрев Клиник“ се прави многу време пред да се спроведе акредитацијата на болницата. JCI акредитацијата е само потврда за квалитетното работење.
Како да се избегне оваа дијагноза?
– Нема мерки кои гарантирано ќе ве заштитат од сепса, но секоја инфекција треба да биде сериозно сфатена и третирана. Многу важно е да се обратите кај доктор и да се направат сите испитувања, вклучувајќи ги микробиолошките. Да се докаже бактериска инфекција и да се даде антибиотик според испитана осетливост на причинителот е најважно за ефикасно лекување на инфективните заболувања. Во спротивно, даден антибиотик без докажан причинител може да ги уништи бактериите кои се наша нормална флора и со тоа да ја намали одбранбената способност на организмот.
Во однос на начинот на превенција на болнички инфекции, тоа е многу комплексен процес на кој многу се внимава во нашата болница. Мерките се на секое ниво и во секој тим кој е инволвиран во болничката нега. За таа цел постои Комисија за превенција на болнички инфекции, која предлага мерки и спроведува континуирана едукација на персоналот. Особено се внимава на хигиената во болницата – хигиена на раце (на персонал, посетители…) и хигиена на болничкото опкружување. На секој можен начин се минимизираат ризиците – соодветна предоперативна подготовка на пациент, стерилно работење во операционите сали и секогаш кога е потребно за време на лекувањето (пр. пласирање на централни венски, уринарни катетери и сл.), рана екстубација на пациенти, навремено вадење на сите инвазивни линии и катетери кои би биле потенцијални влезни мести за инфекции – нагласува д-р Игневска.